循環器内科
循環器内科の紹介
当院の救急外来を受診される患者さんの数は全国でも有数であります。その中でも循環器領域の救急疾患は、心筋梗塞をはじめとして、救命あるいは退院後の生活の質を確保するためにできるだけ早期の治療が重要であり、治療開始まで一分一秒を争います。私たち循環器内科は、胸部外科、コメデイカルとの円滑な連携のもと24時間体制で科学的な根拠にもとづいた最新の急性期医療を提供しています。また、急性期を乗り越えた患者さん、あるいは生活習慣がもととなった慢性疾患の患者さんにたいしては、カテーテルによる冠血管、末梢血管治療(四肢、頸動脈、腎動脈など)、カテーテルによる不整脈治療、ペースメーカーを用いた心不全治療、心臓リハビリーテーションなど、きめの細かい、継続的な医療を提供しています。
最新トピックス
2022年5月 岐阜県内初となる植込型補助人工心臓管理施設に認定されました
2022年5月 僧帽弁閉鎖不全症に対する経費的僧帽弁クリップ術(Mitra clip)を開始しました
2021年10月 新型のWatchman FLXによる経皮的左心耳閉鎖術を開始しました
2021年9月 動脈管開存閉鎖術を開始しました
2021年7月 心房中隔欠損閉鎖術・卵円孔開存閉鎖術を開始しました
2021年5月 経皮的左心耳閉鎖術(Watchman) を開始しました
2021年3月 潜因性脳梗塞に対する卵円孔開存閉鎖術 実施施設に認定されました
2021年1月 左心耳閉鎖システム 実施施設に認定されました
2020年5月 IMPELLA 補助循環用ポンプカテーテル 実施施設に認定されました
2020年1月 循環器内科 森島部長が Best Doctors in Japan 2020-2021 に選出されました
(中日新聞、岐阜新聞、読売新聞、朝日新聞に掲載されました)
2016年7月 完全皮下植込み型徐細動器(SICD)手術を開始しました
(中日新聞、岐阜新聞、読売新聞、朝日新聞に掲載されました)
2016年1月 中日新聞 「 LINKED 」 病院を知ろう (高木健督医師 が紹介されました)
2015年12月 TAVI(経カテーテル大動脈弁留置術)治療を開始しました
2014年10月 中日新聞 「 LINKED 」 病院を知ろう(森島逸郎医師 が紹介されました)
基本方針
- 世界基準の最新医療を提供します。
- 急性疾患に対しては24時間体制で、時機を失することなく対応します。
- 急性期から慢性期まで、連続的で、きめの細かい医療を提供します。
- 看護師をはじめとしたコメデイカルとの良好なチームワークのもとに、全人的で満足度の高い医療を提供します。
スタッフ紹介
- 森島 逸郎

| 役職 | 副院長 |
|---|---|
| 卒業大学名 医師免許取得年 |
名古屋大学 1991年 |
| 専門医資格(その他) | 日本内科学会認定内科専門医、指導医 日本循環器学会専門医 日本心血管インターベンション治療学会専門医 日本不整脈学会ICD・CRT治療認定医 日本医師会認定産業医 日本不整脈学会・日本心電学会認定 不整脈専門医 |
| 専門分野 | 不整脈治療 循環器一般 |
- 森田 康弘
| 役職 | 部長 |
|---|---|
| 卒業大学名 医師免許取得年 |
名古屋大学 2001年 |
| 専門医資格(その他) | 日本内科学会(認定医・指導医) 日本循環器学会(専門医) 日本心血管インターベンション治療学会(認定医) |
| 専門分野 | 虚血性心臓病治療 循環器一般 |
- 神﨑 泰範

| 役職 | 医長 |
|---|---|
| 卒業大学名 医師免許取得年 |
神戸大学 2006年 |
| 専門医資格(その他) | 日本循環器学会(専門医) 日本不整脈学会・日本心電学会認定 不整脈専門医 日本内科学会(認定医・指導医) |
| 専門分野 |
- 渡邊 直樹

| 役職 | 医長 |
|---|---|
| 卒業大学名 医師免許取得年 |
岐阜大学 2008年 |
| 専門医資格(その他) | 日本循環器学会(専門医) 日本内科学会(認定医・指導医) 日本心血管インターベンション治療学会(認定医) 経カテーテル大動脈弁置換術(実施医) 心臓リハビリテーション指導士 |
| 専門分野 |
- 吉岡 直輝

| 役職 | 医長 |
|---|---|
| 卒業大学名 医師免許取得年 |
名古屋市立大学 2011年 |
| 専門医資格(その他) | 日本内科学会(認定医) 日本循環器学会(専門医) 日本心血管インターベンション治療学会(認定医) 日本心血管インターベンション治療学会専門医 経カテーテル的大動脈弁置換術(TAVR)(指導医) 浅大腿動脈ステントグラフト(実施医) |
| 専門分野 |
- 柴田 直紀
| 役職 | 医長 |
|---|---|
| 卒業大学名 医師免許取得年 |
名古屋大学 2011年 |
| 専門医資格(その他) | 日本循環器学会(専門医) 日本内科学会(認定医) 日本心血管インターベンション治療学会(専門医) |
| 専門分野 |
- 荒尾 嘉人
| 役職 | 医長 |
|---|---|
| 卒業大学名 医師免許取得年 |
三重大学 2011年 |
| 専門医資格(その他) | 日本循環器学会(専門医) 日本内科学会(認定医・指導医) 日本内科学会(総合内科専門医) 日本超音波医学会(専門医) 日本心血管インターベンション治療学会(認定医) SHD心エコー図認証医 日本周術期経食道心エコー認定医 経カテーテル的大動脈弁置換術(実施医) |
| 専門分野 |
- 宮澤 宏幸

| 役職 | 医長 |
|---|---|
| 卒業大学名 医師免許取得年 |
金沢大学 2013年 |
| 専門医資格(その他) | 日本循環器学会(専門医) 日本内科学会(総合内科専門医) 日本不整脈心電学会認定 不整脈専門医 日本不整脈心電学会 ICD/CRT合同研修修了 |
| 専門分野 | 不整脈 |
- 中川 雄太
| 役職 | 医員 |
|---|---|
| 卒業大学名 医師免許取得年 |
福岡大学 2019年 |
| 専門医資格(その他) | 日本循環器学会(専門医) 日本内科学会(専門医) 日本心血管インターベンション治療学会(認定医) SHD心エコー図認証医 |
| 専門分野 |
- 川崎 雄輝

| 役職 | 医員 |
|---|---|
| 卒業大学名 医師免許取得年 |
岐阜大学 2019年 |
| 専門医資格(その他) | 日本救急医学会(専門医) 日本集中治療医学会(専門医) |
| 専門分野 |
- 真野 悠太郎

| 役職 | 医員 |
|---|---|
| 卒業大学名 医師免許取得年 |
名古屋大学 2021年 |
| 専門医資格(その他) | |
| 専門分野 |
- 吉江 達希

| 役職 | 医員 |
|---|---|
| 卒業大学名 医師免許取得年 |
秋田大学 2021年 |
| 専門医資格(その他) | |
| 専門分野 |
- 石原 嵩

| 役職 | 医員 |
|---|---|
| 卒業大学名 医師免許取得年 |
名古屋大学 2022年 |
| 専門医資格(その他) | |
| 専門分野 |
- 加藤 康太郎
| 役職 | 医員 |
|---|---|
| 卒業大学名 医師免許取得年 |
名古屋大学 2023 年 |
| 専門医資格(その他) | |
| 専門分野 |
- 末永 晴暉
| 役職 | 医員 |
|---|---|
| 卒業大学名 医師免許取得年 |
名古屋大学 2023年 |
| 専門医資格(その他) | |
| 専門分野 |
- 生津 裕登

| 役職 | 医員 |
|---|---|
| 卒業大学名 医師免許取得年 |
九州大学 2024年 |
| 専門医資格(その他) | |
| 専門分野 |
手術症例
| 2023年 | 2022年 | 2021年 | 2020年 | 2019年 | |
|---|---|---|---|---|---|
| 経皮的冠動脈形成術(PCI) | 501 | 517 | 496 | 499 | 500 |
| 2023年 | 2022年 | 2021年 | 2020年 | 2019年 | |
|---|---|---|---|---|---|
| 経皮的カテーテル心筋焼灼術(カテーテルアブレーション) | 501 | 511 | 479 | 479 | 482 |
| ペースメーカー(リードレスを除く) | 120 | 129 | 148 | 159 | 121 |
| リードレスペースメーカー | 29 | 18 | 10 | 11 | 13 |
| 植込み型除細動器(TV-ICD) | 28 | 20 | 27 | 20 | 22 |
| 完全皮下植込み型除細動器(SーICD) | 4 | 7 | 5 | 10 | 8 |
| 心臓再同期療法(CRT-D/CRT-P) | 17 | 15 | 25 | 32 | 17 |
| 植込み型心電計 | 15 | 13 | 22 | 5 | 4 |
| リード抜去術 | 5 | 6 | 4 | 4 | 3 |
| 左心耳閉鎖術 | 26 | 7 | 4 | - | - |
| 2023年 | 2022年 | 2021年 | 2020年 | 2019年 | |
|---|---|---|---|---|---|
| 末梢血管インターベンション(EVT) | 254 | 224 | 204 | 137 | 155 |
| ステントグラフト内挿術(EVAR/TEVAR) | 46 | 36 | 49 | 33 | 31 |
| 2023年 | 2022年 | 2021年 | 2020年 | 2019年 | |
|---|---|---|---|---|---|
| 経カテーテル大動脈弁留置術(TAVI) | 54 | 60 | 39 | 47 | 46 |
| 経皮的大動脈弁形成術(PTAV) | 0 | 2 | 2 | 6 | 8 |
| 経皮的中隔心筋焼灼術(PTSMA) | 0 | 1 | 1 | 4 | 4 |
| 心房中隔欠損・卵円孔開存閉鎖術 | 13 | 4 | 3 | - | - |
| 動脈管開存閉鎖術 | 1 | 0 | 1 | - | - |
| 経皮的僧帽弁クリップ術(MitraClip) | 22 | 9 | - | - | - |
| 2023年 | 2022年 | 2021年 | 2020年 | 2019年 | |
|---|---|---|---|---|---|
| 補助循環(Impella) | 11 | 23 | 9 | 8 | - |
| 補助循環 (V-A ECMO) | 17 | 34 | 27 | 23 | 28 |
| 2023年 | 2022年 | 2021年 | 2020年 | 2019年 | |
|---|---|---|---|---|---|
| 冠動脈CT | 1280 | 1297 | 1154 | 1406 | |
| 心臓超音波検査(経胸壁) | 19963 | 20539 | 21181 | 20030 | 21072 |
| 心臓超音波検査(経食道) | 359 | 311 | 279 | 297 | 440 |
| 心臓核医学検査 | 764 | 749 | 939 | 944 | 1103 |
| 長時間心電図 | 3639 | 3518 | 3588 | 3246 | 3283 |
| 心臓MRI | 90 | - | - | - | - |
学会発表
| 2021年 | 2020年 | 2019年 | 2018年 | 2017年 | |
|---|---|---|---|---|---|
| 国内学会発表 | 15 | 21 | 42 | 44 | 45 |
| 国際学会発表 | 1 | 2 | 4 | 4 | 8 |
| 論文(原著含む) | 17(16) | 20 (14) | 31(24) | 10(9) | 14(5) |
論文数のカッコ内は英語論文を指します。
I. 虚血性心疾患(心筋梗塞・狭心症)
虚血性心疾患とは
心臓の筋肉に血液を供給する栄養血管を冠動脈といい、右冠動脈と左冠動脈(左前下行枝と左回旋枝)の3本があります。この冠動脈が細くなること(狭窄)によって、心臓の筋肉への血液供給が不足すると胸痛を生じ、これを狭心症といいます。冠動脈が閉塞すると、血液の供給が途絶された心臓の筋肉は壊死を起こし、これを心筋梗塞といいます。これらを総称して虚血性心疾患と呼んでいます。
急性心筋梗塞とは
冠動脈が突然閉塞し急速に心筋壊死を起こします。多くの患者さんは激しいまたは持続する胸痛を生じ、血圧が低下したり脈が乱れるなど生命にかかわる状態に陥ります。そのため一分一秒でも早く、閉塞した冠動脈を再開通させることが重要となります。
当院では365日24時間いつでも心臓カテーテル検査および治療ができる体制が整っていますので、このような患者さんに対して迅速な対応が可能です。経皮的冠動脈インターベンションによる再開通治療時には、末梢保護デバイスや血栓吸引治療、そして後ほどお示ししますエキシマレーザーを原則全例に併用することで、より質の高い再灌流療法を心掛けています。
当院では名古屋大学や国立循環器病研究センター等の心筋梗塞登録研究に参加しており国内外への最新情報発信を行っています。
経皮的冠動脈インターベンション(Percutaneous Coronary Intervention; PCI)
狭窄または閉塞した冠動脈を拡張することにより、心筋への血流を改善する標準的治療です。手首の橈骨動脈または足の付け根の大腿動脈からカテーテルを心臓の冠動脈まで挿入して、このカテーテルを通して治療を行うという低侵襲の治療方法です。方法は、ガイドワイヤーという細い針金を冠動脈内に挿入し、これに沿わしてバルーンというビニール製の風船で病変部を拡張し、最終的にステントというメッシュ状の金属製チューブを血管内に留置します。
当院では、経皮的高速回転アテレクトミー(通称ロータブレーター)や冠動脈粥腫切除システム(orbital atherectomy system; OAS)の認定施設であり、普通のバルーンでは対処できないような高度に石灰化した冠動脈に対しても対応可能です。また慢性完全閉塞病変(Chronic Total Occlusion; CTO)や左冠動脈主幹部病変などの複雑病変に対しても積極的にPCIを行い良好な成績をあげています。
当院におけるPCI施行症例数は、全国でもトップクラスを誇っています。また、日本心血管インターベンション治療学会研修施設として認定されています。
*CAG説明・同意文書
*急性心筋梗塞に対するPCIの説明・同意文書
*PCI説明・同意文書
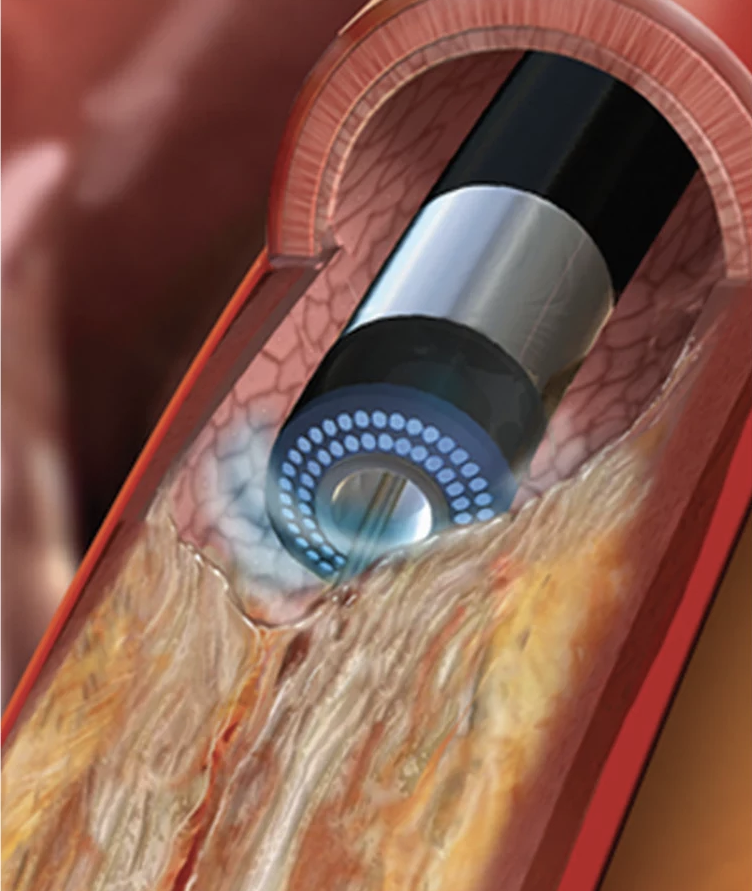
エキシマレーザー冠動脈形成術 (Excimer laser coronary angioplasty)
 |
 |
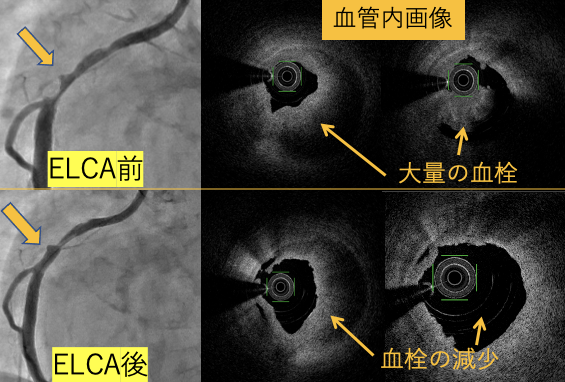
エキシマレーザー冠動脈形成術(ELCA)とは、 分子結合を直接切断して大きな分子を小さな分子へと変換する性質のレーザー(エキシマレーザー)を利用し、動脈硬化の起こった冠動脈に照射することによって、閉塞した血管を開通させる治療方法です。高度先進医療の一つで、限られた施設でのみ使用可能であり、当院は全国有数の使用経験と実績を誇っています。
この方法は生体組織に非熱的な光子エネルギーを照射し、熱損傷を起こすことなく病変組織を蒸散、除去させる事ができる唯一の方法です。従来のPCIでは治療に難渋するような、多量の血栓を含む急性心筋梗塞の病変や、ステント再狭窄病変に特に有効です。
経皮的心肺補助装置(Percutaneous Cardio-Pulmonary Support; PCPS)
心臓がポンプとして十分機能しなくなった場合に緊急で用いる機械的な心臓補助装置です。とくに経皮的心肺補助装置という人工心肺システムは、従来救命が困難であった各種致死的病態(心停止、心原性ショック、難治性心室頻拍・心室細動、重症肺塞栓症、劇症型心筋炎)において劇的な効果をあげています。私達は、全国に先駆けてこのシステムを導入しており、世界初の劇症型心筋炎の救命例は当科から生まれています。
インペラ(Impella)補助循環用ポンプカテーテル
当院では、2020年5月に実施施設と認定されました。2021年7月現在、県内では5つの施設が使用可能となっています。2020年12月まで8例の方に使用し、心臓が原因で血圧が保てない患者さん、命の危機に瀕している患者さんの救命に重要な装置となっています。
インペラ(IMPELLA)は、非常に小型のポンプをカテーテルで左心室の中に入れることで、循環補助(動かなくなった心臓のかわりに全身に血液を送る)が可能となる新しい装置です。大きさによって3種類の装置があります。
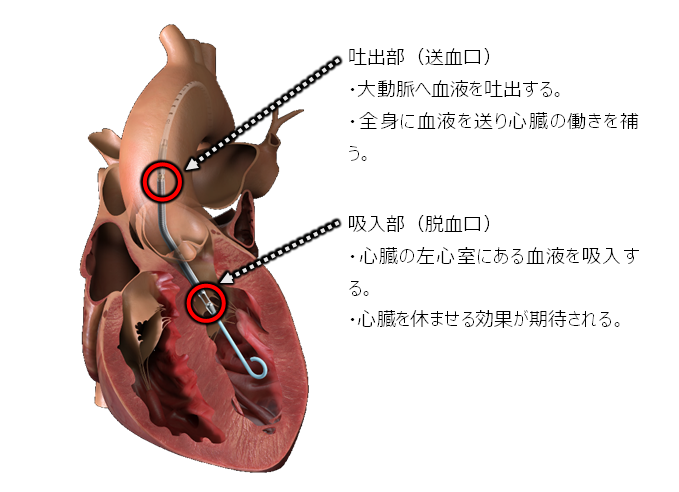
主には、足の血管からの挿入が可能となっています。 ポンプ留置後、左心室内から吸入部が血液を吸い込み、吐出部から血液を大動脈に送り出します。急性心筋梗塞・劇症型心筋炎・致死性不整脈・重症心不全などの命の危機に瀕した患者さんに使用します。
IMPELLAの管理には、循環器医師だけでなく、心臓外科医、集中治療医、看護師、臨床工学士、薬剤師、検査技師、療法士など多くのメディカルスタッフが必要です。そのため、当院では補助循環サポートチームを結成し、治療に当たっています。
心臓MDCT(Multi-Detector Computed Tomography)
CT検査とは、コンピューターを用いてX線により身体の断面像を撮影する方法です。多列化により断面像を3Dに構築して立体的に画像を構成することが出来るようになり、これにより頭から足の先まで全身の血管を描出することが可能となりました。
当院では、従来の16列MDCTに加えて、2008年12月より新たに最新型64列128スライスMDCT(シーメンス社、SOMATOM Definition AS+)を導入することにより、これまでは動きが激しいために描出が困難であった冠動脈をより鮮明に描出可能となり、非浸襲的に冠動脈病変診断が可能となりました。また撮影時間が短くて済むために、検査時間の短縮・被爆量の軽減が得られます。心臓カテーテル検査に取って代わる検査ではありませんが、動脈硬化危険因子を多く持つ患者さんや狭心症が疑わしい患者さんにとって、カテーテルを体内に挿入することなく、非侵襲的に安全に冠動脈疾患をスクリーニングできる検査です。
II. 不整脈
不整脈とは
心臓は、通常、規則的なリズムで動いています。そして、休んでいるときにはゆっくり、運動時には速くというように、体に合わせて速さも調整しています。不整脈とは、このような正常なリズム(正常洞調律といいます)とは異なる状態を指します。すなわち、突然速くなったり、遅くなったり、不規則になったりなどです。症状も多様で、本人も気付かず放置しておいても問題ないものから、動悸で日常生活を著しく制限するもの、失神や突然死に至るもの、脳梗塞をおこすものなどあります。また、同じ不整脈でも患者さんによって自覚症状が大きく異なることも珍しくありません。私たちは、患者さんそれぞれの症状や心臓の状態に応じて、薬による治療や、カテーテルアブレーションによる根治療法、ペースメーカー等の植え込みを提示し、患者さんと一緒になって治療を進めています。全ての不整脈に対して解決策はあるはずです。
A. 経皮的カテーテル心筋焼灼術 (高周波・冷凍凝固カテーテルアブレーション)
不整脈の根治療法です。局所麻酔で血管から直径2mm程度のカテーテルを心臓内に進め、不整脈の原因部位に熱を加えることにより、不整脈の原因を取り除く手術です。WPW症候群、発作性上室性頻拍、心房粗動、心房細動、心室頻拍などが対象となります。私達は、1993年よりこの治療に取り組んできており、2017年10月現在、3,000例を越える手術件数となっています。患者さんは西濃医療圏にとどまらず広く県内外から来られています。カテーテルアブレーションのメリットは根治療法であるため、治療後に多くの方が薬を飲む必要がなくなり、快適な生活を送れることです。
心房細動のカテーテルアブレーションも積極的に行っており、現在までに1,500例を超える手術件数となっております。また、2010年から3次元ナビゲーションシステムと先端電極冷却機能付きアブレーション・システム(イリゲーション・システム)を導入しました。2014年からはコンタクトフォーカス感知機能付きアブレーションカテーテルを導入しています。2015年、従来の高周波カテーテルアブレーションに加えて、冷凍凝固バルーンカテーテルアブレーションによる心房細動治療を開始しました。
常に最新のシステムを新しいシステムにより手術時間の短縮、安全性の向上、より高い手術成功率が得られています。
 |
 |
カテーテルアブレーション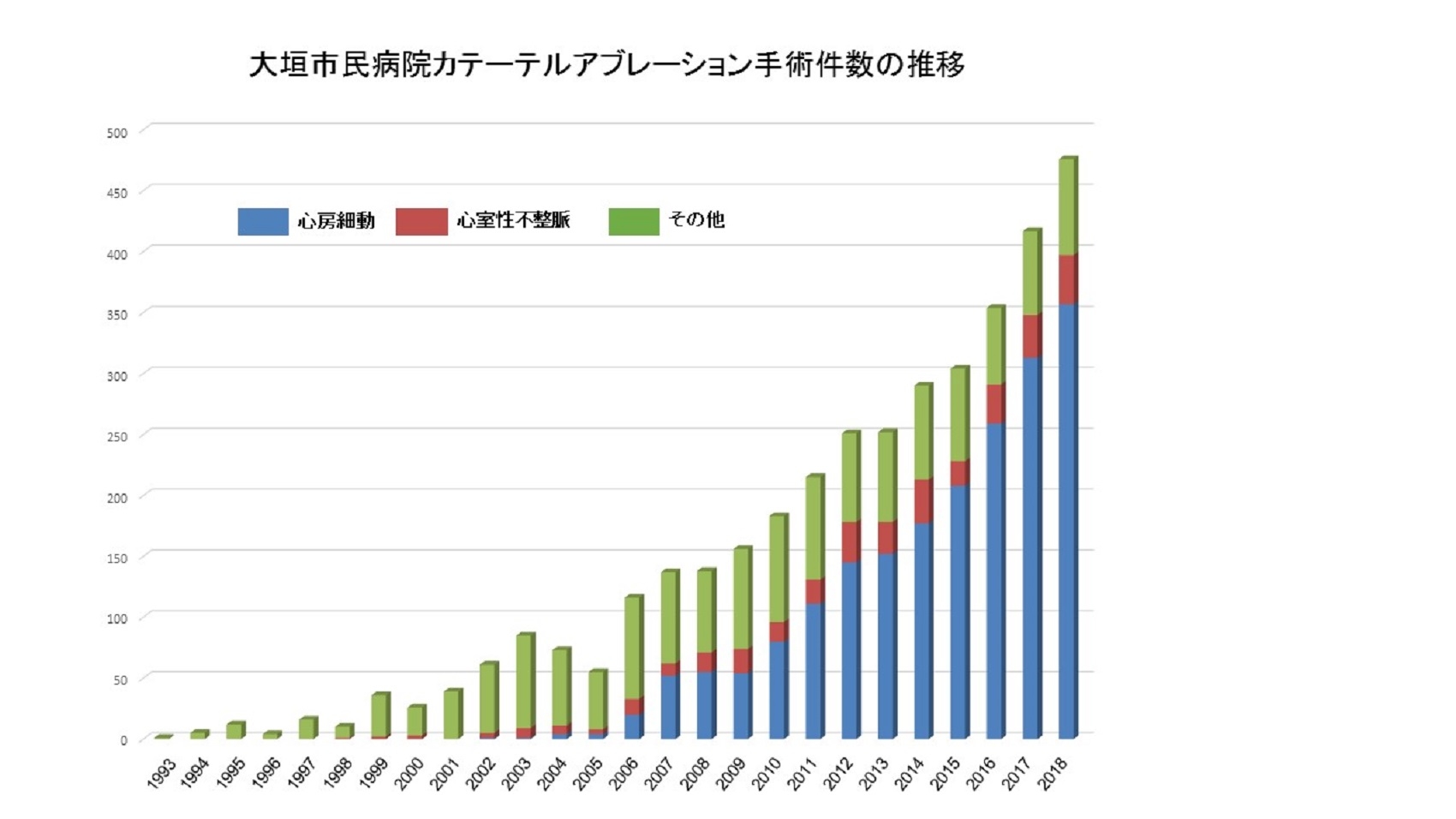
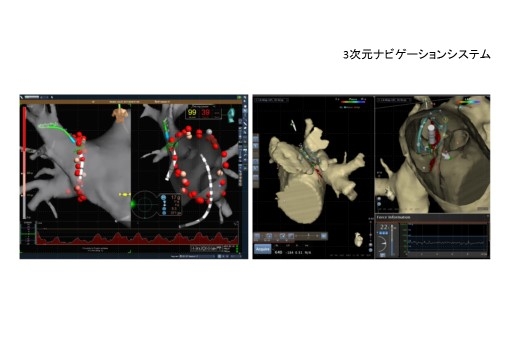
3次元ナビゲーションシステム(EnSite / CARTO)
カテーテルアブレーション治療を行う際に、不整脈回路を3次元的にカラー表示することができ、従来の方法では困難であった複雑な不整脈回路の診断を可能とします。また、治療用アブレーションカテーテルが、心臓のどの部位に位置するか3次的に表示できるため、正確かつ効率的に治療を進めることができます。さらに、カテーテルと心臓との接触の方向や強さの情報も表示されるため、治療精度と安全性がより確実なものになっています。レントゲンを用いることなくカテーテルの位置が分かるので、手術に伴う患者さんや術者のレントゲン被爆を最低限に軽減する効果もあります。
先端電極冷却機能付きアブレーション・システム(イリゲーション・システム)
高周波アブレーションカテーテルの先端付近に小孔を設け、そこから生理食塩水を流して先端部分を冷却しながら高周波通電を行うシステムです。従来のアブレーションカテーテルに比べて、より心筋の深い部位まで焼灼することができ、焼灼中に血栓が形成されるのを予防することが可能となります。治療成績を高めるだけでなく、高い安全性を確保することができます。
 |
 |
| 先端電極冷却機能付きアブレーション・システム | |
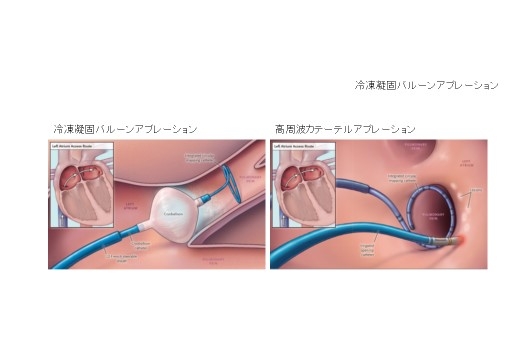
冷凍凝固バルーンアブレーション(クライオバルーンアブレーション)
心房細動治療のための新しいシステムです。心房細動の治療では、肺静脈を左心房から電気的に切り離す肺静脈隔離術を行います。従来の方法は、高周波焼灼を連続的に行い隔離を行います(HOT)。これに対して、冷凍凝固バルーンアブレーションは、N2Oガスを利用して冷凍することにより、やけどを作ります(ICE)。バルーンを静脈の入口に密着させて冷やすことにより、一度に静脈1周分のブロックが作れるメリットがあります。そのため術者による治療成績のばらつきを抑えることが出来、さらに一度に治療できる範囲が広いため、術時間の短縮が見込まれます。 *2015年10月、循環器内科の冷凍凝固バルーンアブレーションについて中日新聞、岐阜新聞、朝日新聞、読売新聞の各紙に掲載されました。
B. デバイス治療(ペースメーカ、ICD、CRT)
心臓に植え込む器械(デバイス)を用いた治療です。
ペースメーカーは、心臓のリズムが非常にゆっくりとなる徐脈性不整脈の治療法です。徐脈より意識を失ったり、めまいや全身倦怠感といった症状を伴う場合に用いられます。洞不全症候群、完全房室ブロックなどが代表的な疾患です。
植込み型除細動器(ICD)は、ペースメーカー機能に加え、心室細動、心室頻拍といった瞬時に生命に関わる重症の不整脈の治療目的で用いられます。大垣市民病院は、1998年に岐阜県内で初めて経静脈ICDデバイスの植え込みを植え込んで以来、2017年までに400件以上の植え込み実績を持っており、ICD移植術の施設基準を満たした認定施設です。
さらに、2004年からは、心筋梗塞や拡張型心筋症など心臓のポンプ機能が損なわれた重症の心不全に対して、両室ペースメーカーによる心臓再同期療法(CRT: cardiac resynchronization therapy)を行っています。当院は、心臓再同期療法(両心室ペースメーカー植え込み術)の施設基準を満たした認定施設です。
2016年から完全皮下植え込み型徐細動器(SICD)、さらに2017年9月より リードレスペースメーカの手術を岐阜県初の手術を開始しています。
完全皮下植込み型除細動器(SICD)
従来型の経静脈ICD(transvenous ICD;TV-ICD)では、鎖骨下の静脈の中を通して心臓内まで電気ショックを与えるためのリード線を入れる必要があります。心臓血管内にリードを入れるということは、手術時のリスク、また感染のリスク、抜去が困難であるなど、種々の弱点が懸念材料として存在しします。これに対して、完全皮下植込み型ICD(S-ICD: subcutaneous ICD)システムは、リード線を心臓血管内に留置せず、胸骨横の皮膚の浅いところに入れます。このため、心臓血管内にリードを置くことによるデメリットを克服した画期的なデバイスとして期待されており、2016年2月より日本国内での使用可能となりました。大垣市民病院では、2016年7月岐阜県内で初めてS-ICDの手術に成功しています。
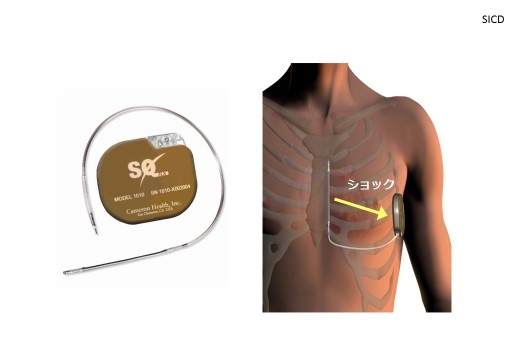
*2016年7月、当院でのSICD手術について、岐阜新聞、中日新聞、読売新聞、朝日新聞に掲載されました。
リードレスペースメーカ
リードレスペースメーカは、2g弱と従来のペースメーカに比べて93%も小型化された新しい治療法です(写真)。従来のペースメーカの植え込み方法は、胸部の皮膚を5cmほど切開し、皮膚の下にペースメーカが入るポケットをつくった後、鎖骨の下を走る太い静脈にリードを通して心臓の中の適切な位置まで挿入します。リードをペースメーカ本体につなぎ、本体を皮下のポケットにしまい、切開した部分を縫合するというものでした。リードレスペースメーカは、足の付け根からカテーテルを通して、心臓内の適切な位置にカプセル状のペースメーカを直接留置します。したがって、植込み後は、リードレスペースメーカを外部から認識することはありません。リードレスペースメーカは、これまでのペースメーカと比べて非常に小さく軽いため、植込み後の生活制限もより少なく、ペースメーカの存在を意識せずに生活することができます。また、従来のシステムの場合、胸部の本体植込み部やリードに関連して合併症が生じることがありましたが、この可能性はなくなることになります。大垣市民病院では、2017年9月岐阜県内で初めてリードレスペースメーカの手術に成功しています。
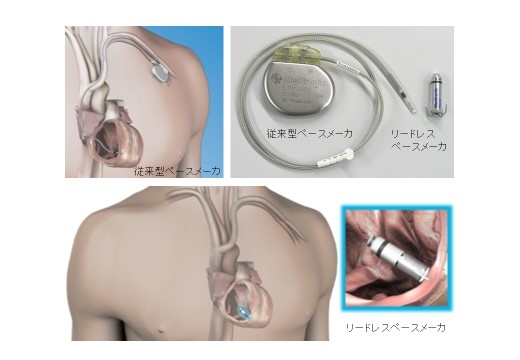
*2017年9月、当院でのリードレスペースメーカ手術について、岐阜新聞、中日新聞、読売新聞、朝日新聞に掲載されました。
NEW WATCHMAN FLX(ウォッチマン)を用いた経皮的左心耳閉鎖術
1.WATCHMAN FLXとは?
心房細動は脳梗塞の原因となることが知られており、脳梗塞のリスクが高いと判断される方には、生涯の抗凝固療法(血液をサラサラにする薬)が勧められます。一方で、出血リスクが高いため抗凝固療法を続けることが困難な場合があります。心房細動による脳梗塞の原因となる血栓の90%が左心耳で形成されることから、WATCHMAN FLXを用いて左心耳を閉鎖することで抗凝固療法の中止や減量が可能となります。
2.WATCHMAN FLXの適応
以下の3つの項目すべてに該当する患者
(1)非弁膜症性心房細動患者
(2)CHADS2又はCHA2DS2-VAScスコアに基づく脳卒中および全身性塞栓症のリスクが高く、抗凝固療法が推奨 される患者
(3)抗凝固療法を長期間実施できない医学的に妥当な理由を有する患者(HAS-BLEDスコア3点以上の出血リスクが高い患者等) 例えば、①抗凝固療法をしていて、脳出血や消化管出血など重篤な出血イベントを起こした人、②透析患者で脳梗塞リスクが高いと判断される人。
3.左心耳とは
成人の左心耳は、およそ親指の大きさで左心房の前外側にあります。
左心耳入口部の大きさは、10~40 mmの範囲
左心耳の形は多種多様で4種類に分類されます(J Am Coll Cardiol 2012;60:531-8)
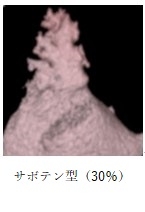
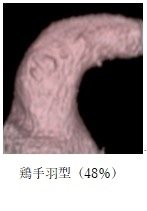
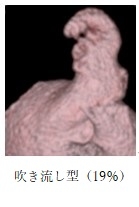
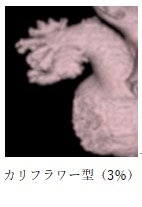
4.WATCHMAN FLX(ウォッチマン)を用いた経皮的左心耳閉鎖術
治療は全身麻酔下に行われ、心臓超音波専門医による経食道心エコーを頼りに治療を行っていきます。足の付け根(静脈)からカテーテルを挿入し、右心房から心房中隔を通って左心房にカテーテルを進めます。折りたたまれたWATCHMAN FLXをカテーテルの中から左心耳内に挿入し、拡張します。エコーで左心耳内に血流がなく、閉鎖が完成したことを確認します。足の付け根の止血を行い治療が終了します。通常は術後2日で退院することができます。

C. 不整脈外来
月曜日 第1診察室 担当:森島逸郎
月曜日 第3診察室 担当:神﨑泰範
木曜日 第1診察室 担当:森島逸郎
金曜日 第4診察室 担当:神﨑泰範
受付午前8時00分~11時00分
動悸でお困りの方、検診で不整脈を指摘された方などが対象です。
D. ペースメーカー外来
火曜日 午後
金曜日 午後 完全予約制です。担当:森田康弘、神﨑泰範
ペースメーカー、ICD、CRTD手術を受けた方の専門外来です。
New III. 弁膜症治療
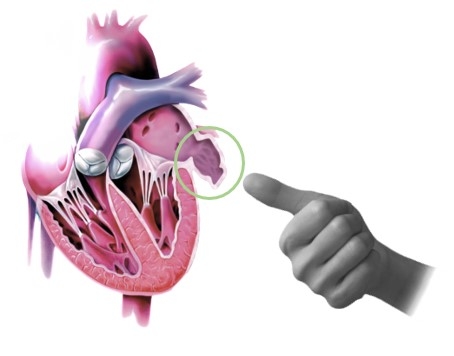
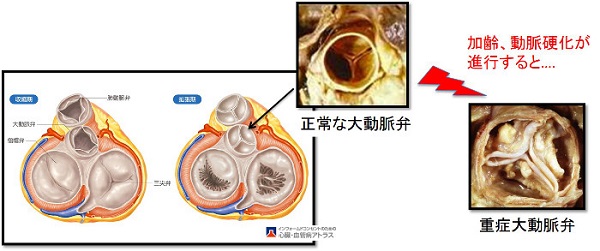
大動脈弁狭窄症とは?
心臓には4つの部屋があり、各部屋の出口には血液が逆流しないように「弁」がついています。このうち、左心室と大動脈の間にある大動脈弁といいます。この大動脈弁が硬くなり動きが悪くなることで、十分な量の血液が心臓から全身に送り出すことができなくなる病気を、「大動脈弁狭窄症」といいます。進行すると、主に胸痛、息切れ、失神などの症状が現れ、その後数年で心臓機能が弱り、場合によっては死に到る病気です。
これまで、外科手術(人工弁置換術)が効果的な治療とされていました。しかし、体にメスを入れる開胸手術となるため、高齢者や持病のある方への負担や合併症などのリスクが高く、手術を断念するケースが少なくありません。そこで、新しい治療法として期待されているのが、大動脈弁狭窄症に対するTAVI(経カテーテル大動脈弁治療術)です。
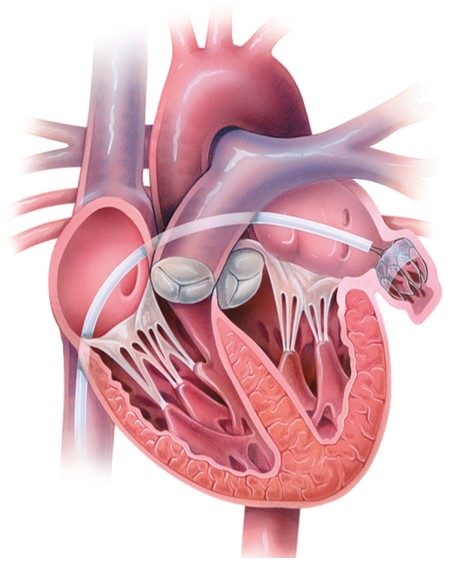
大動脈弁狭窄症に対するTAVI(経カテーテル大動脈弁治療術)
TAVIとは、「経カテーテル大動脈弁治療術(Transcatheter Aortic Valve Implantation)」、略してTAVIと呼ばれます。米国では、「TAVR:経カテーテル大動脈弁置換術(Transcatheter Aortic Valve Replacement)」と呼ばれており、日本でも使用される事があります。胸を開かず、また、心臓を止めることなく、「人工弁」を患者さんの心臓に装着することができる治療法です。2002年にヨーロッパで最初の治療が行われ、ヨーロッパと北米を中心に、これまで10万人以上の方に治療が行われています。日本においても、2013年10月より 保険内での治療が可能になり、2017年12月までに10000人以上の方が治療を受けました。
大動脈弁狭窄症に対するTAVI:最新デバイス
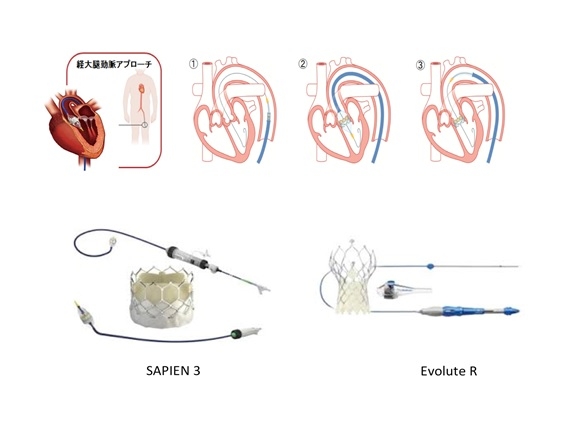
当院では、最新の人工弁であるSAPIEN3、Evolute Rを用いた治療がいつでも可能です。今までのデバイスと比べ細くなった為、ほとんどの患者さんが、鎮静(局所麻酔)、穿刺法で40分から1時間で治療が可能になりました
大動脈弁狭窄症に対するハートチームでの治療選択(TAVIまたは外科的人工弁置換術)
大動脈弁狭窄症に対する治療にはカテーテル治療専門医、心臓外科専門医、イメージング専門医、麻酔専門医やその他コメディカルなどからなる強固な「ハートチーム」の形成が必要不可欠です。当院では経カテーテル大動脈弁治療術(TAVI)を安全に施行するため、心臓内科医、胸部外科医を中心に、麻酔科医、臨床工学技士、放射線技師、臨床検査技師、理学,作業療法士、看護師 、総勢20名以上でハートチームを結成しています。TAVI認定施設の中では後発となっていますが、保険承認直後から新東京病院でTAVI治療を立ち上げ、メインオペレーターとして携わり、TAVIプロクター(指導医)として多施設の教育に携わる髙木医師を中心に高いレベルの医療を提供しています。また、名古屋大学関連病院の中では、最も症例数が多く、安定した成績となっています。
また、すべての診療科が揃う総合病院であり、包括的な医療を提供できることが、大きな強みとなっております。TAVIの対象となる患者さんは、併存疾患(COPD、糖尿病、脳梗塞等)がたくさんあるので、すぐに専門医に相談出来る事は、非常に大切です。
大動脈弁狭窄症に対するTAVIの窓口
大動脈弁狭窄症は、日常生活が制限される事が多い、大変つらい病気です。今までは、手術リスクが高いといわれ手術に踏み切れなかった方、胸をあける事に抵抗があり手術を躊躇されていた方にも、身体に大きな傷を付ける事なく安全に治療が可能になりました。
TAVIにより、症状が劇的に改善される事が多く、再び自立した生活を送る事ができるようになります。
当院を受診した患者さんにとって、最適な治療方法やタイミングを選択し、元気に歩いて帰ることができるよう、患者さん、家族の方と共に全力で取り組んでいきます。ご相談だけでも、紹介状無しでも、対応可能ですので、お気軽に受診ください。
弁膜症外来(渡邊2診) 火曜水曜 外来
(学会で不在の時がありますので、電話で確認ください。代表0584-81-3341)
主なTAVI治療の担当医師
循環器内科 渡邊直樹
胸部外科 横山幸房 横手淳
TAVIに対する質問および回答
Q. TAVI治療はだれでも受ける事ができますか?
A. 下記の条件または、高齢の方(原則80歳以上)が対象になります
•他院にて外科手術リスクが高いと診断された方
•過去に開心手術を行った方(バイパス、弁置換術)
•胸部に対して放射線治療の既往のある方
•呼吸器疾患を合併している方(肺気腫、間質性肺炎)
•肝硬変等の肝機能障害がある方
•体力の弱っている方
•悪性腫瘍を合併している方
Q. TAVI治療はどんな感じで治療しますか?
A. TAVIには下記3つのアプローチ方法があります。
①経大腿アプローチ:足の付け根(鼠径部)より治療を行う方法
②経心尖アプローチ:心臓の先端部から直接治療を行う方法
③経鎖骨下動脈アプローチ:左鎖骨下動脈から治療を行う方法
90%弱の患者さんは、経大腿アプローチを選択しますが、足の血管が細い方は他の方法を検討する事があります。
詳細は下記ホームページを参照して下さい。
http://taviwebjp.azurewebsites.net/institutions/index.html
Q. 心臓弁膜症の治療(大動脈弁狭窄症やTAVI治療を含む)についての相談は紹介状必要でしょうか?
A. 紹介状があるとよりスムーズですが、紹介状なしでも対応可能です。
Q. 実際の治療までのスケジュールはどうなっていますか?
A. TAVI治療の前に、造影CTは安全に治療するために、必要となります。場合によっては心臓カテーテル検査が必要になる場合もあります。どちらも日帰り、または1泊で検査できるので状況に応じて日程を調整します。CT検査後に治療日程を決める事が一般的です。また、遠方の患者さんに対しては、外来当日にそのまま入院も可能ですのでご相談ください。できるだけ、患者さんおよびご家族の負担が少ないように調整します。
Q. 入院期間はどのくらいですか?
A. 2017年度に入ってから入院期間は短縮されており、 リハビリを含めて入院から退院までは4日~1週間程度になります。リハビリが必要な場合は、1〜2週間リハビリをする事も可能です。
Q. 遠方からなのですが、当日入院は可能でしょうか?
A. 患者さん、ご家族の負担が大きいときは、外来当日にそのまま入院して検査も可能ですので、ご相談ください。
Q. TAVIの治療費はどれくらいかかりますか?
A. 2013年の10月より、TAVI治療が健康保険の適用となりましたので、70歳以上であれば、一般的には4〜5万円に収まる事が一般的です(所得により異なる場合、月をまたぐと異なる場合があります)。
Q. 治療による痛みはありますか?
A. 手術はほとんどのケースで鎮静下(全身麻酔に近いですが、挿管せず、ご自分で呼吸をして頂きます)で行いますので、痛みはありません。 術後に経大腿アプローチの場合は足の付け根、経心尖アプローチの場合は左側胸部の手術創部が痛むことはありますが、鎮痛薬を用いて最小限にするよう心がけています。
Q. TAVIが受けられないのはどのような場合ですか?
A. 人工透析を受けている方、過去に大動脈弁狭窄症に対する外科手術を行われた方、併発する病気のため余命が長くないと考えられる方は、現在TAVI治療を受けられません。また、CT評価を行った結果、石灰化が強いために合併症が発生する確率が高くなり、安全にTAVIを行う事が難しいと判断され、断念するケースもあります。また、ただ単に「手術が嫌だ」と言う理由では治療を受ける事が出来ません。TAVI 治療適応については、当院の専門の医療チームで判断致します。詳しくはTAVI対象患者を参照ください。
Q. TAVI認定施設は他にどこがありますか?TAVIの情報サイドはありますか?
A. TAVIに関する情報の詳細はこちらのサイトにも掲載されております。
心臓弁膜症について
http://www.benmakusho.jp/
http://tavi-web.com/
http://j-tavr.com/facility.html
TAVI(大動脈弁狭窄治療)のお知らせ
2015年12月から始まった大動脈弁狭窄症に対するTAVIは、2017年12月1日までに79人の患者さんに治療が終了しました。全症例において治療は成功しており、95%の患者さんが元気に早期退院しております。 また、2016年7月に当院の髙木医師が数少ないTAVIプロクター(指導医)に認定され、各地で指導にあたっています。最新デバイスである、SAPIEN3,EvoluteR共にいつでも使用する事ができるので、より安全な治療が提供できるようになりました。
LINKEDで紹介されました
http://www.project-linked.jp/?p=36627
OCEAN-SHDレジストリーへの参加
日本のハイボリュームセンターで作るTAVIレジストリーに参加し、TAVIを安全に行うための研究を行っております。これにより、2000例を超えるデータにアクセスでき、詳細な治療の評価が可能になりました。
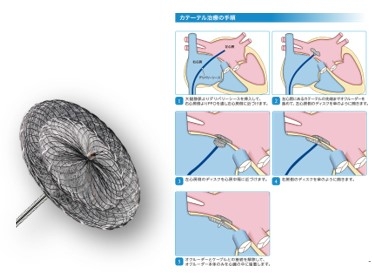
経皮的卵円孔閉鎖術(PFO閉鎖術)
1. 卵円孔開存症とは
卵円孔とは右心房と左心房の間の壁(心房中隔)の中央に組織が重なるようにできた穴のことで、母体から酸素を多く含んだ血液を胎児の全身に循環させるためにあります。
通常、卵円孔は出生後数カ月以内に自然に閉鎖しますが、成長しても閉じずに残っていることがあります。この状態を卵円孔開存(PFO: Patent Foramen Ovale)といい、成人の3人~4人に1人は卵円孔が開存しているといわれています。多くの場合は無害で症状もなく、治療の対象にはなりません。
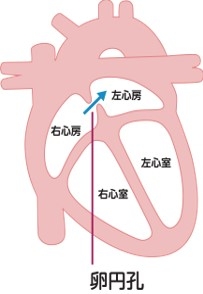
時折、足にできた血栓が卵円孔を通じて脳梗塞を起こす「奇異性脳塞栓症」という病気を発症することがあり、その際には治療の対象になります。
2. 卵円孔開存症の診断
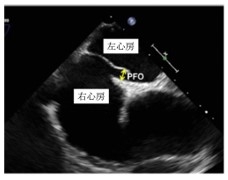
卵円孔開存症は、心エコー検査にて診断されます。
経胸壁心エコーにて、診断ができることもありますが、最終的には経食道心エコーを行うことにより診断がつきます。
3. 卵円孔開存症の治療
従来は抗血小板薬、抗凝固薬薬による治療が行われてきました。有効な治療ではありますが、副作用として出血合併症の発症リスクがあります。欧米ではカテーテル治療(卵円孔閉鎖術)が行われており、薬物治療よりも治療成績が良いという報告もあり、2019年12より日本でも使用可能となりました。
4. 卵円孔閉鎖術の実際
卵円孔閉鎖術はカテーテルを用いて左心房→右心房の順にディスクを広げ、卵円孔を閉鎖する治療です。将来的には、留置されたデバイスは内皮化されることが分かっています。
デバイスのサイズはいくつかあり、卵円孔開存症の大きさによって選択されます。麻酔法は全身麻酔と局所麻酔があり、患者さんの状態等によって選択されます。治療時間は1〜2時間で、入院期間は約4日間です。
5. 卵円孔閉鎖術の適応となる患者さん
卵円孔開存(PFO)が関連すると思われる遷延性脳梗塞の患者さんが適応となります。
心房中隔欠損症に対する心房中隔閉鎖術(ASD閉鎖術)
1.心房中隔欠損症とは
右心房と左心房の間には心房中隔と呼ばれる壁があります。通常は、閉じていますが、穴があいていることがあり、心房中隔欠損症と呼ばれます。おおよそ1000人に1人の割合と言われています。
1.心房中隔欠損症とは
右心房と左心房の間には心房中隔と呼ばれる壁があります。通常は、閉じていますが、穴があいていることがあり、心房中隔欠損症と呼ばれます。おおよそ1000人に1人の割合と言われています。
2.心房中隔欠損症の症状
心房中隔欠損症の患者さんには、動悸・息切れ・足のむくみといった症状が出現します。不整脈や心不全といった病気を発症することがあります。
3.心房中隔欠損症の分類
心房中隔欠損症には、穴の空いている場所によって、二次孔欠損型・一次孔欠損型・静脈洞型・冠静脈洞型に分類されます。
4.心房中隔欠損症の治療
心房中隔欠損症の治療には、外科的な治療と内科的な治療があります。外科的な治療のメリットとしては、全ての分類の心房中隔欠損症に治療可能なことです。内科的な治療のメリットとしては、体に与える侵襲が小さいことです。当院では、循環器内科・心臓外科の合同カンファレンスを通して、患者さんに合わせた治療を検討しています。
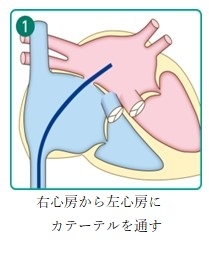
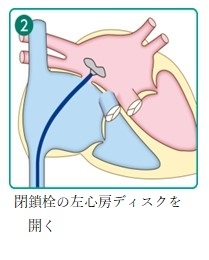
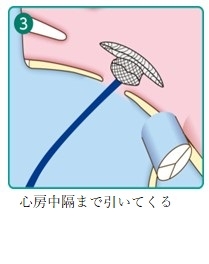
5. 経カテーテル心房中隔閉鎖術の実際
心房中隔閉鎖術はカテーテルを用いて左心房→右心房の順にディスクを広げ、心房中隔を閉鎖する治療です。将来的には、留置されたデバイスは内皮化されることが分かっています。
デバイスのサイズはいくつかあり、欠損孔の大きさによって選択されます。麻酔医による全身麻酔を行い、経食道心エコーによりデバイスを誘導します。治療時間は1〜2時間で、入院期間は約4日間です。
カテーテル治療の手順を下記にお示しします
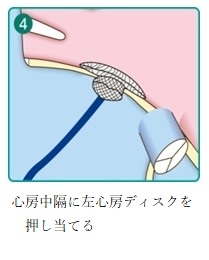
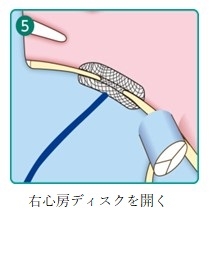
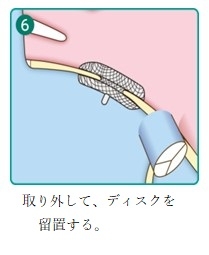
僧帽弁閉鎖不全症に対する経費的僧帽弁クリップ術(Mitra clip)
1.僧帽弁閉鎖不全症とは
心臓には4つの部屋があり、その出口にそれぞれ扉(=弁)を持っています。 僧帽弁は血液を全身に送り出す左心室と左心房の間にあり、血液の逆流を防いでいます。僧帽弁閉鎖不全症は僧帽弁の閉鎖が悪くなり、左心室から左心房への逆流が出現する病気です。進行すると、息切れや動悸などの症状が出ます。さらに進行すると心不全を発症することがあります。
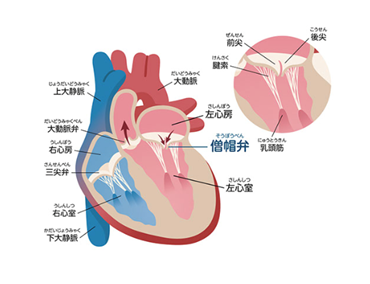
2.僧帽弁閉鎖不全症の分類
僧帽弁閉鎖不全症には2つのタイプがあります。
1つ目として、僧帽弁や僧帽弁を支えているヒモ(腱索)に器質的な問題があることにより逆流が生じる、器質的僧帽弁閉鎖不全症(一次性僧帽弁閉鎖不全症)と呼ばれるものがあります。
2つ目は、僧帽弁自体には問題はありませんが、左心室や左心房が拡大することにより生じる、機能的僧帽弁閉鎖不全症(二次性僧帽弁閉鎖不全症)と呼ばれるものがあります。
3.経皮的僧帽弁クリップ術
僧帽弁閉鎖不全症に対する治療は、外科的な開心術が基本戦略となります。ただし、外科的手術が困難な御高齢な方、低心機能の方、心臓外科手術後の方などに対する治療として、経皮的僧帽弁クリップ術というカテーテル手術が考案されました。

4.経皮的僧帽弁クリップ術の実際
経皮的僧帽弁クリップ術はカテーテルを用いて僧帽弁の前尖と後尖を繋ぎ合わせることにより、逆流を減少させる治療です。治療は全身麻酔下に行われ、心臓超音波専門医による経食道心エコーを頼りに治療を行っていきます。足の付け根(静脈)からカテーテルを挿入し、右心房から心房中隔を通って左心房にカテーテルを進めます。ガイドカテーテルからクリップのついたデリバリーシステムを僧帽弁の適切な位置まで持っていき、クリップを留置します。逆流が残存している場合は、クリップを置き直すことや、追加のクリップを留置することも可能です。クリップを留置し終えたら、足の付け根の止血を行い治療が終了します。通常は術後数日で退院することができます。
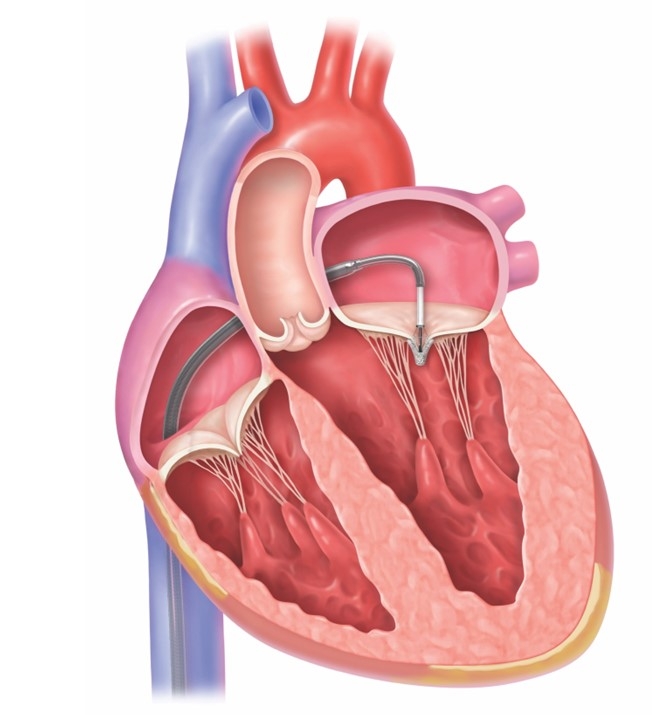
5.経皮的僧帽弁クリップ術の対象となる患者さん
中等度以上の自覚症状を持つ僧帽弁閉鎖不全症方で、外科的治療が困難な方が対象になります。僧帽弁等の構造によってはクリップでの治療が困難であり、術前に、クリップの治療が適しているかを確認するエコー検査が必要になります。
6.経皮的僧帽弁クリップ術のメリット
低侵襲(胸の切開や心臓の停止が不要です)
7.大垣市民病院構造的心疾患に対するハートチーム
カテーテル治療医・心不全専門医・心臓超音波専門医・心臓外科医・麻酔科医・看護師・臨床工学士・放射線技師・検査技師・理学療法士・管理栄養士等を含めた多職種からなる「ハートチーム」が各分野の専門性を持ち寄り、全力で患者さんの治療を行います。
IV. 末梢血管治療
食生活の欧米化、高齢化に伴い動脈硬化性疾患は年々増加傾向です。
その中でも末梢動脈疾患とは心血管以外の血管に起こる動脈硬化性疾患を主に指します。 末梢動脈と聞いて侮るなかれ、末梢動脈疾患の怖いところは、それ自体の病態もさることながら、心血管疾患や脳動脈疾患といった命に直結する動脈疾患も高率に合併することです。高血圧、糖尿病、脂質異常症、喫煙、家族歴といったリスクがある方は積極的な検査を受けられることをおすすめします。
また当科の強みとしては、普段から心血管の治療にたずさわるカテーテル治療の専門集団であるため、これらのノウハウを末梢動脈疾患にもあてはめ、質の高い治療を提供できることにあります。
当科では主に下記の2種類の末梢動脈疾患の診断、治療にあたっています。
① 閉塞性動脈硬化症(主に下肢動脈)
② 腹部大動脈瘤
① 閉塞性動脈硬化症
こんな症状ありませんか?
散歩で歩くとふとももやふくらはぎがつったような感じになる、痛くなる。周りの人と同じペースで歩けない。足が冷える。足先がジンジン痛む。足に傷ができて中々治らない...。
これらの症状は下肢閉塞性動脈硬化症(以下ASOと略称)の症状かもしれません。
ASOは足を栄養する動脈に動脈硬化性変化が起きて、血管が細くなる、もしくは完全に詰まってしまうことにより足に必要十分な血流がいかない病気です。初期は足のしびれや冷感といった軽い症状から始まりますが、進行すると歩いた時の足の痛み(間欠性跛行といいます。)、さらに病態が進行すると、安静にしていても足が痛くなり、さらに最終段階まで進行すると足の潰瘍、壊疽(包括的高度慢性虚血肢といいます。以下CLTIと略称)に至り、程度によっては足の指や足自体を切断しないといけなくなることもあります。
ASOにおいて治療介入が必要になるのは、間欠性跛行ないしCLTIに至っている場合です。
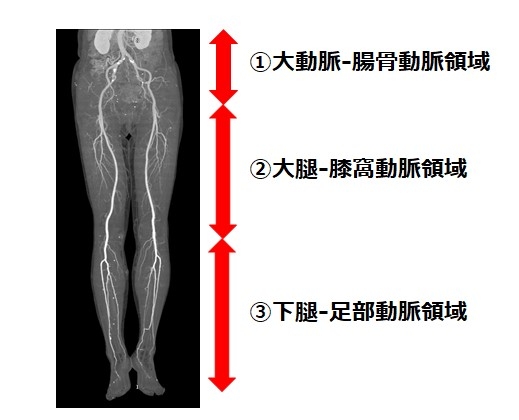
一言で足の血管と言ってもその範囲は広く、
A) 大動脈-腸骨動脈領域(大動脈が足の動脈の分岐する箇所から鼠径部まで)
B) 大腿-膝窩動脈領域(鼠径部から膝まで)
C) 下腿-足部動脈領域(膝下から足の先まで)
主にこの3つの領域に分類されます
 |
その理由は、それぞれの領域で治療適応や治療方法、使用する道具が異なるためです。
診断は?
簡便な方法でおおむねの診断が可能です。
初期スクリーニングとして、
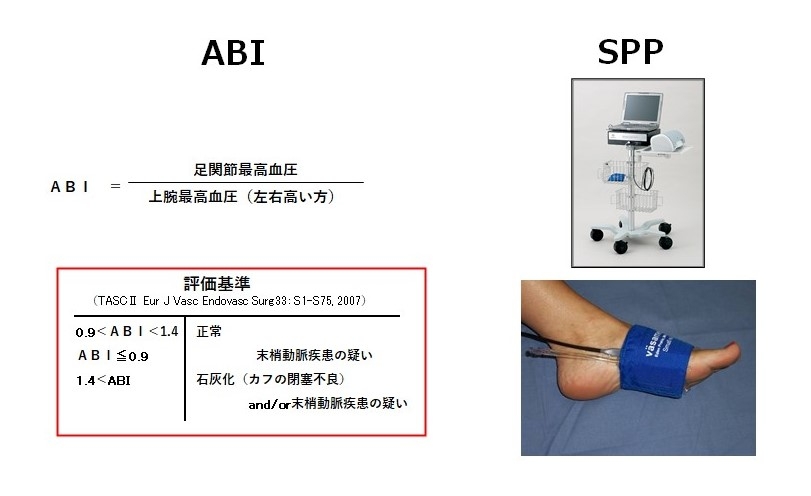
足関節上腕血圧比(ABI)、皮膚灌流圧(SPP):四肢血圧や皮膚表面の血圧を測定
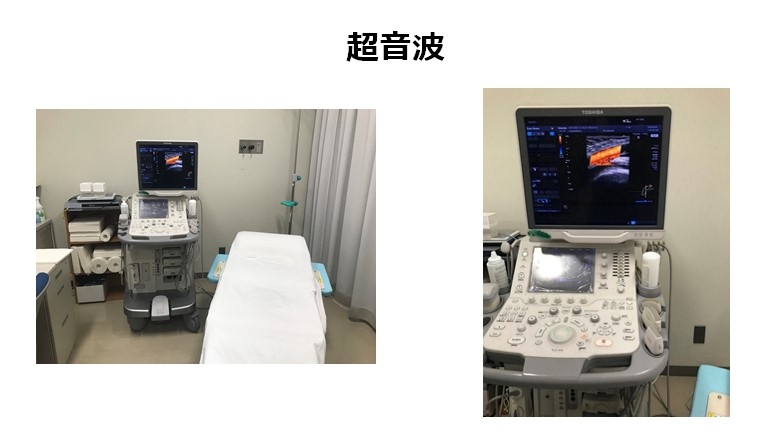
血管超音波:体表面から超音波で血管の流れを見る
さらに踏み込んだ検査が必要な場合は、
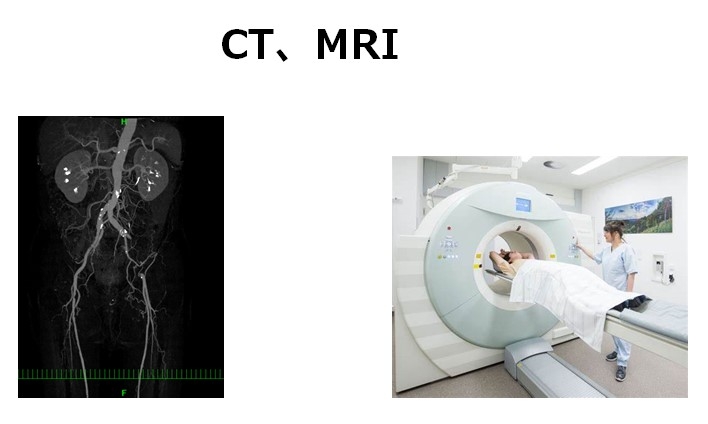
CT、MRI:画像を撮影し、より詳細に血管の状態を評価する
いずれも痛みなく、短時間で検査が可能です。入院も必要ありません。
治療は?
ASOの治療にはいくつかの方法があります。主な方法として下記が挙げられます。
1) 運動、薬物療法
2) カテーテル治療
3) 外科手術(外科的内膜摘除、バイパス術)
4) 補助療法(LDLアフェレーシスなど
ASOに対してはまずは運動、薬物療法を考慮しますが、足の状態が良くない患者さんはそもそも運動ができなかったり、薬の副作用で薬物治療が十分にできないことも多くあります。
現在、カテーテル治療の技術的進歩、道具の性能の向上により、多くの病変が体に侵襲の少ないカテーテルで治療が可能となっています。カテーテル治療は部分麻酔で施行可能で、治療翌日から安静度は自由で、歩くことができます。また入院期間も2泊3日(患者さんの状態に応じて長くなることもあり得ます。)と短く済みます。
以下に当院で施行したカテーテル治療の例を前述した血管の領域ごとにいくつかお示しします。
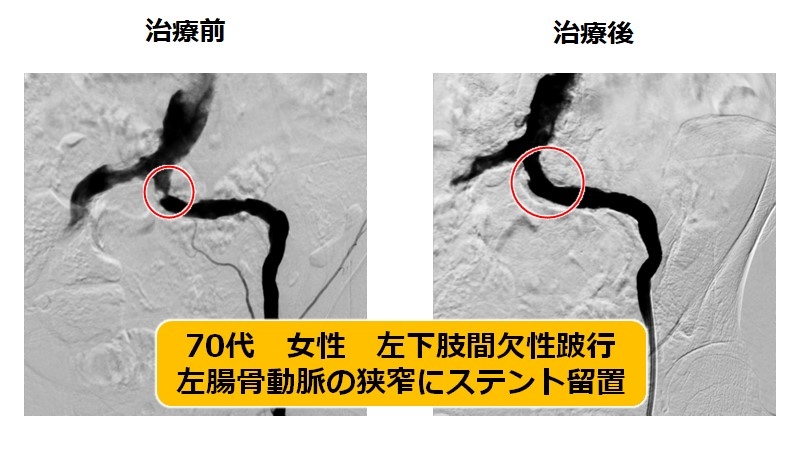
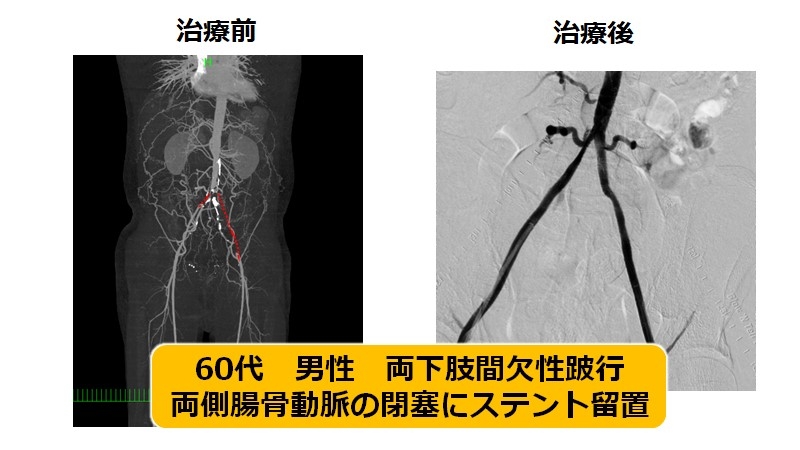
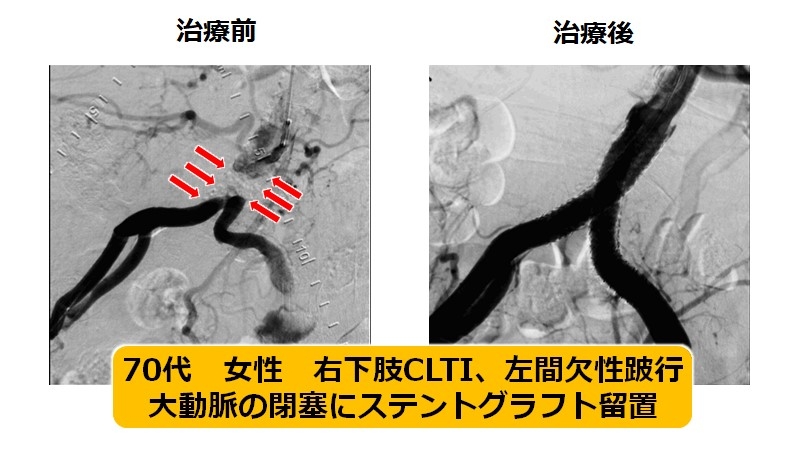
A) 大動脈-腸骨動脈領域(大動脈が足の動脈の分岐する箇所から鼠径部まで)
足の血流が最初に通過する太い血管領域であり、治療の効果を一番実感していただきやすい領域です。主にステント留置で治療を行い、長期成績も優れています。
 |
 |
 |
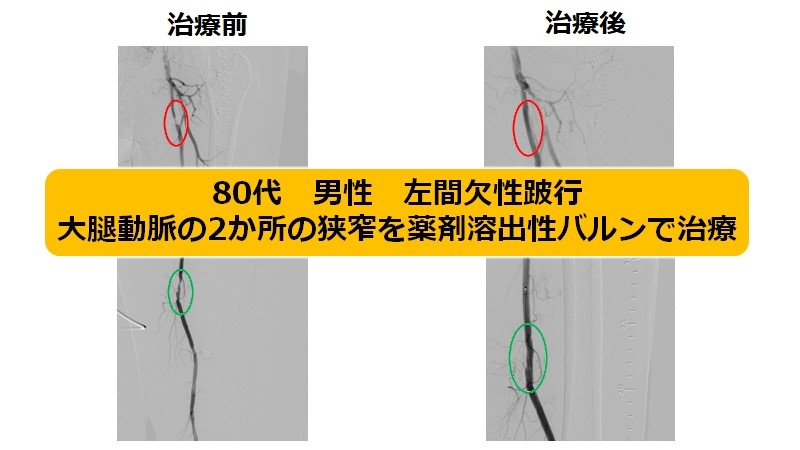
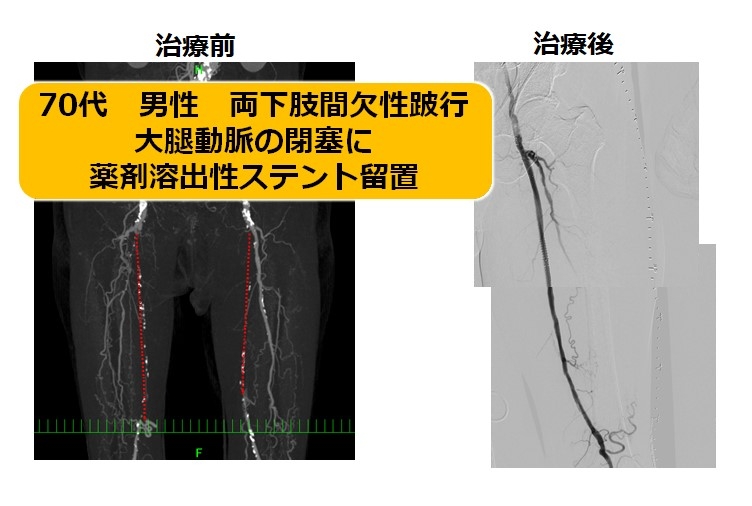
B) 大腿-膝窩動脈領域(鼠径部から膝まで)
3つの領域の中で最も距離が長い場所です。それゆえ治療方法の選択も多岐にわたります。近年様々な優れた道具が使用できるようになり、最も治療の幅が広がった領域でもあります。
 |
 |
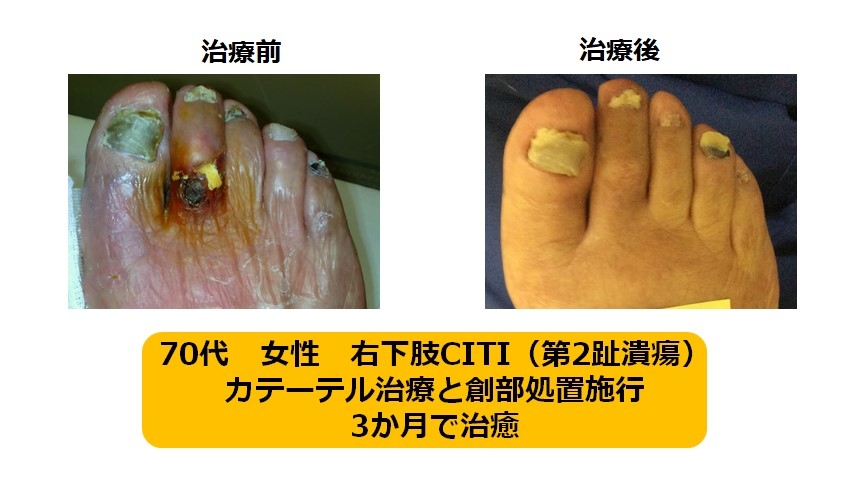
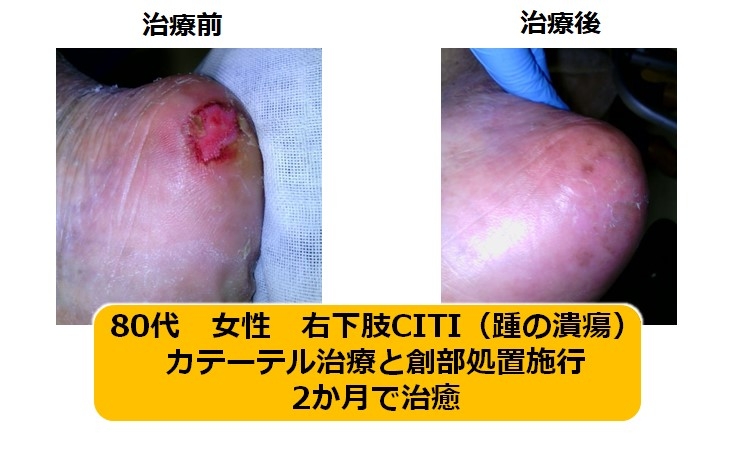
C) 下腿-足部動脈領域(膝下から足の先まで)
CLTIに至った患者さんが治療対象となる領域です。主に風船拡張で治療を行います。最終的に患者さんの足の傷が治癒することが目標となります。
 |
 |
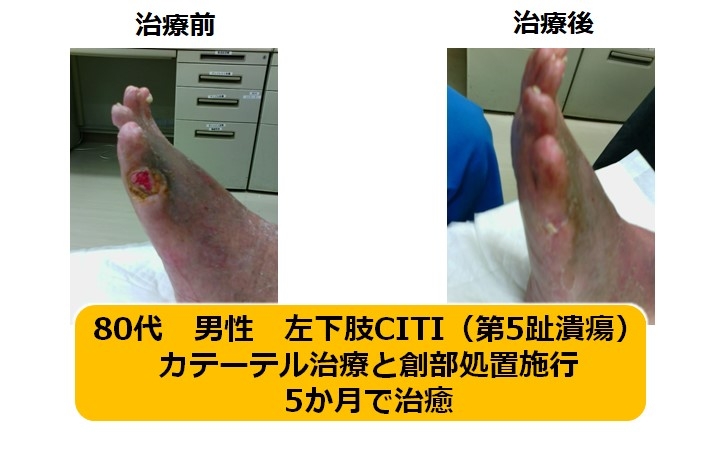 |
チーム医療
特にCLTI患者さんにおいてはカテーテル治療のみでは足を治療することが難しいこともあります。近年専門科の領域を超えた、また職種の枠を超えたチーム医療の重要性が強調されており、下肢救済チームとして治療にあたることが患者さんの下肢の予後のみならず生命予後も改善させることがわかっています。
当院でも下肢治療に携わる循環器内科、形成外科、心臓血管外科と連絡を取り合い、また定期的に他職種とフットケア回診やカンファレンスを行い情報共有するとともに、患者さんに合った最適な治療方法を協議しています。
また、当院はハイブリッド手術室を完備しており、カテーテルおよび外科的処置が同時に必要な患者さんの対応も可能です。
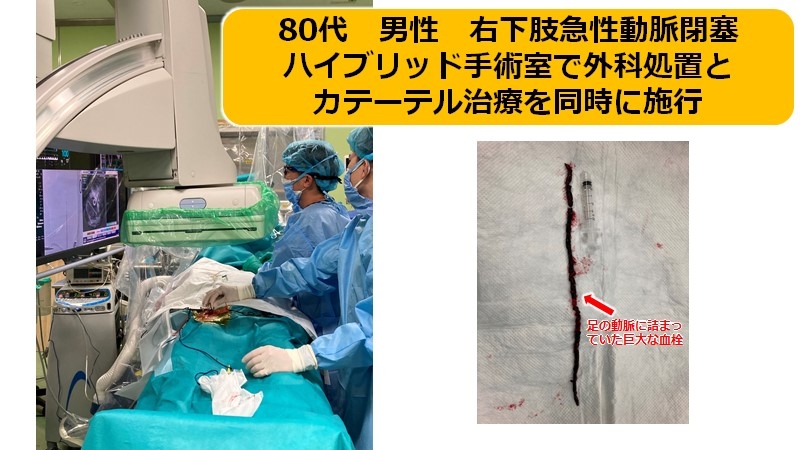 |
※ASO外来
毎週木曜日 循環器内科医長 吉岡 直輝 が担当しております。
足の症状でお困りのことや聞いてみたいことがあれば、ご相談ください。
(学会等で不在の時がありますので、事前に電話でご確認ください。代表0584-81-3341)
②腹部大動脈瘤
症状は?
通常、お腹の中の大動脈の太さは2cm以下ですが、動脈硬化等の影響により太くなったものを腹部大動脈瘤といいます。ある程度の大きさになれば、お腹の拍動性腫瘤に気づくこともありますが、自覚症状を認めず超音波やCT検査で偶然見つかることも少なくありません。破裂すると多くの方がお亡くなりになるため、ある程度の大きさで治療が必要となります。
診断は?
簡易的な検査としては腹部の超音波検査、より詳細な評価が必要な場合はCT検査を行い、動脈瘤の部位、大きさを評価します。
治療は?
大動脈瘤は一旦形成されると小さくなることはありません。血圧に対する内服治療でも大きくなる速度を遅くすることが可能です。しかし5cm以上の大きさになると破裂の危険性(瘤径5cm台で年間5~10%の破裂)が高くなるといわれており注意が必要です。多くの施設が5cm以上の大きさになった場合に治療を行うことが一つの基準となっています。
腹部動脈瘤に対して今までは開腹手術が主流でしたが、現在はより低侵襲のステントグラフト(ステントという金属の網に、人工血管を縫いつけたもの)による治療が可能となっています。
ステントグラフト内挿術の場合は、両足の付け根から部分麻酔でカテーテルを挿入することで治療が可能となり、体に対する負担を少なくすることが出来ます。高齢であったり合併疾患により開腹手術の危険性が高い患者さんに適しています。入院日数も通常、数日と短期間で済みます。また、大動脈瘤が破裂してしまった場合でも、状況が許せば、緊急処置が可能な場合もあります。
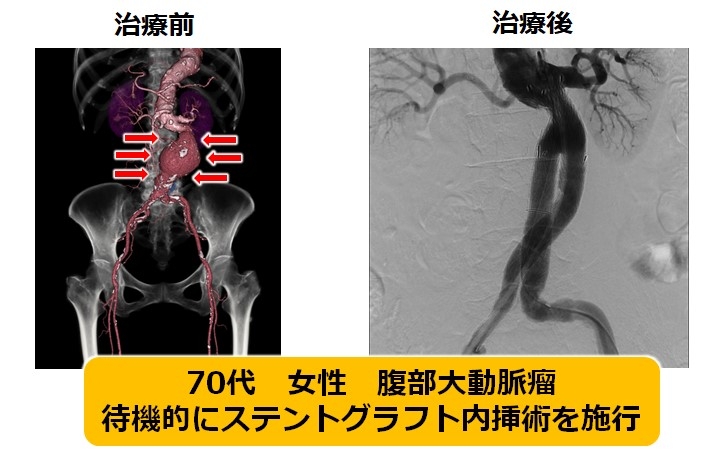 |
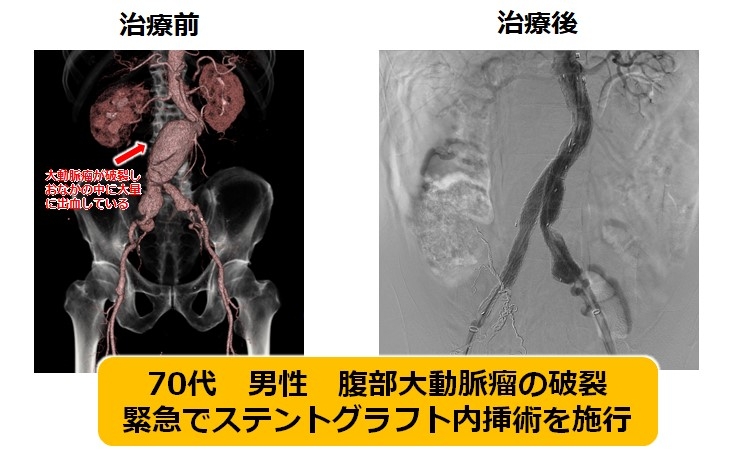 |
開腹手術、ステントグラフト内挿術には、それぞれメリット、デメリットがあり循環器内科、心臓血管外科で相談し、患者さんに適した治療法をご提供いたします。
V. 心不全
患者数
心不全の患者さんは年々増加傾向にあり、2035年には人口の1%が心不全になると推定されています。
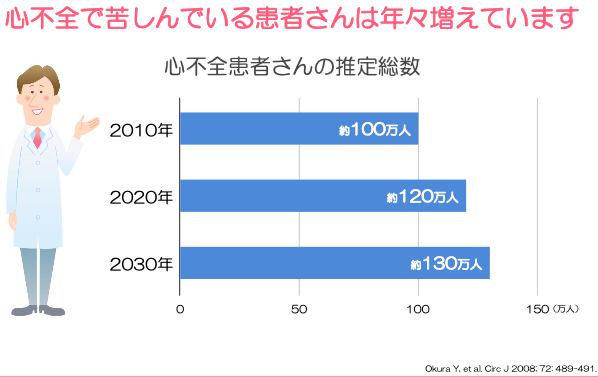
当院でも、心不全患者さんは増加傾向にあり、2020年には約600人の方が入院しました。
心不全とは
心不全の定義は「なんらかの心臓機能障害、すなわち、心臓に 器質的および/あるいは機能的異常が生じて心ポンプ機能の代償機転が破綻した結果,呼吸 困難・倦怠感や浮腫が出現し,それに伴い運動耐容能が低下する臨床症候群」とされています。日本国内のガイドライン(診療上の道標)では、一般の方向けの定義として、「心不全とは、心臓が悪いために、息切れやむくみが起こり、だんだん悪くなり、生命を縮める病気です。」と記載されています。 この徐々に悪くなり、寿命を縮めてしまう病気であるために、一度心不全と診断された方は、生涯通院が必要となります。
心臓の働きと心不全の症状
心臓は静脈から血液をくみ出し、動脈に血液を送るという「ポンプ」の役割を担っています。そのため、血液がたまる「うっ血」の症状と血液が届かない「虚血」の症状が出現します。「うっ血」の症状の代表的なものには、動いた時の息切れや、夜間睡眠中の息苦しさがあり、患者さんによっては畑仕事など腰を曲げた時の息切れとして症状が出現することがあります。その他、お腹のはり、食欲低下、足のむくみなども「うっ血」の症状となります。「虚血」の症状としては、意識の変化、食欲低下、尿量減少などがあります。
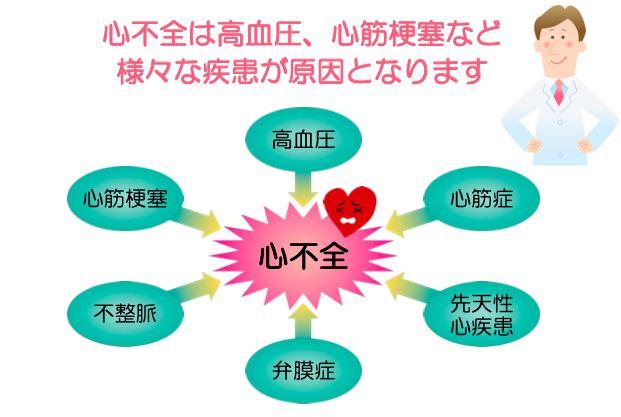
心不全の原因
心不全の原因には多種多様なものがあります。
主なものとして、心臓を栄養する血管(冠動脈)の障害である虚血性心疾患、心臓の部屋を区切る扉(弁)の障害である弁膜症性心疾患、心臓のリズムの障害である不整脈といった心臓固有の病気から、高血圧、糖尿病、薬剤性(抗癌剤に伴うものなど)、妊娠、その他全身性疾患などがあります。心不全と診断された時には、様々な検査を行い、原因を探していく必要があります。
心不全の検査
心不全を疑った際には、採血・心電図・レントゲン・超音波検査といった検査を行い、診断をしていきます。診断がついた際には、カテーテル検査、心臓MRI検査、核医学の検査などで原因検索を行います。また、身体機能の評価として、運動負荷検査を行うこともあります。
心不全の経過
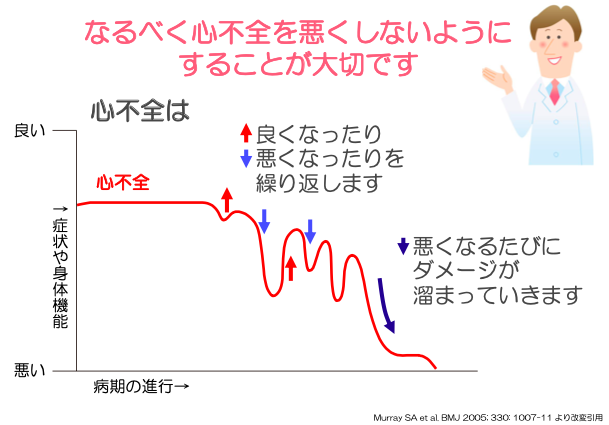
心不全は特徴的な経過を辿ることが知られています。表に示したように、発症以後、増悪と寛解を繰り返しながら、徐々に身体機能が低下していきます。この徐々に進んでいく病気とうまく付き合うために、様々な治療法があります。また、心不全の特徴として、心臓突然死があります。突然死を防ぐためにも、様々な検査・治療が必要となります。
心不全の治療
心不全の治療には、薬物治療と非薬物治療があります。
 薬物療法
薬物療法
心不全の薬物治療には、症状をとる薬と、将来を見据えた心臓を保護する薬に別れます。症状をとる薬(主に利尿薬)は、患者さんの状態に合わせて増減します。一方で、心臓を保護する薬に関しては、決まった量を継続的に飲むことで、効果を最大限発揮することが知られています。また、心臓を保護する薬に関しては、現在は新薬の開発が進んでおり、年々治療法が新しくなっています。
 非薬物療法
非薬物療法
原因の項で取り上げた虚血性心疾患、弁膜症性心疾患、不整脈にはそれぞれ対応するカテーテル治療・埋め込み型デバイス・外科的治療があります。当院では、心臓外科と協力し、カンファレンスを重ねることにより、最適な治療を選択しています。カテーテル手術に関しては、各分野に専門的なチームを構成することにより、日々診療をアップデートしています。他項に、治療法を掲載していますので、参照してください。
 その他
その他
補助循環・心臓リハビリテーション(自己管理)・呼吸補助療法・緩和ケアといったものが挙げられます。
①補助循環
補助循環とは、心臓のポンプ機能を助けるための機械を示します。循環器内科が挿入できるものと、心臓外科が挿入するものにわかれています。 補助循環は主に、発症急性期に用いられます。
当院では、2020年5月から従来の心肺補助装置、大動脈バルーンパンピングに加え、インペラという経皮的左室補助装置を用いた治療を行っています。インペラに関しては、別項でも詳しく説明します。
従来の治療では、救命できなかった患者さんの生命予後改善を目指し、循環器内科だけではなく、心臓外科医師、麻酔科医師、薬剤師、看護師、臨床工学士、検査技師、理学療法士など多くの職種とチームを組んで集中治療室での循環管理にあたっています。
②自己管理
心不全に罹った際には、自己管理が非常に重要になります。ある研究では、再入院(増悪)の原因の約半分は、自己管理不良にあるということが知られています。 そのため、当院では、必要な自己管理を学んでいただくため、心不全パンフレットを活用し、説明しています。自己管理が必要な項目として、食事・内服・感染症・体重などがあります。

食事では、塩分制限が重要であり、1日6gに制限することをお願いしています。その他、摂取カロリー、栄養素は他の疾患によって変わるため、個別に管理栄養士がお話しさせていただきます。内服薬は、心臓を守るための重要なものです。各内服薬を理解して飲んでいただくため、また少しでも内服薬の間違いを減らすため、個別に薬剤師がお話しさせていただいています。
感染症予防・体重測定・血圧測定などに関しては、担当看護師よりご説明します。また、退院後も体重測定を続けていけるように、当院では独自の心不全チェックシートを作成しました。チェックシートの活用により、患者さんの再入院率が低下することを期待しています。また、患者さんごとに重要な管理項目が異なるため、地域クリニックの先生方と協力し、情報共有を行っています。特に、今後連携パスの作成・情報共有シートの活用を予定しており、その結果の密な連携が患者さんの予後改善をもたらすと期待しています。
③緩和ケア
心不全における緩和ケアは、従来のイメージされていた緩和ケアと異なると言われています。経過でお示ししたように心不全では残念ながら完治と言われる状態がありません。我々は上記の治療・自己管理を通して、突然死・症状の増悪が来ないことを目標としています。しかし、どなたでも必ず最期の時は訪れます。最期の時が来た時に、患者さん・ご家族の方が後悔しないように前もった「人生会議」を開くことをご提案します。
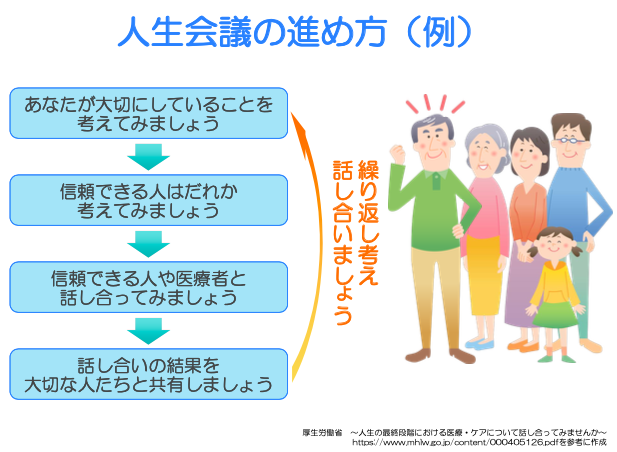
人生会議には、必要に応じて我々医療者が参加させていただきます。重要なことは患者さんの信頼されている方と病気が悪化する前から、何度も話し合いを重ねていくことだと言われています。また、人生会議・心不全終末期の症状緩和などに関して、当院では緩和ケアチームと協力することにより、患者さんの苦痛の軽減・QOL(生活の質)の改善を目指した活動を行っています。
重症心不全
心不全患者さんの中には、いかなる既存の治療法を行っても、症状が改善しない方がお見えになります。 既存の治療法に反応しない方に対する治療として、補助人工心臓があります。 日本では、これまで心臓移植が認められた方に対する心臓移植までの橋渡しとして、補助人工心臓が用いられてきました。2021年4月より心臓移植を前提としない心不全の方にも用いることが可能となりました。当院では、そういった重症心不全患者さんの予後を改善するために、東海唯一の心臓移植施設である名古屋大学と連携をし、患者さんの診療に当たっています。
2022年5月には、岐阜県で最初の植込型補助人工心臓管理施設に認定されました。今後も当院では、心不全患者さんに全ての治療を提供できるよう、日々進化していきたいと思っています。
まとめ
心不全は、非常に多種多様で、患者さんによって必要なことが変わります。 当院では、心不全を専門としている循環器医を中心に、インターベンション医、心臓外科医、他診療科医師、看護師、薬剤師などの院内多職種だけでなく、より高度医療機関である名古屋大学や地域医療に関わるクリニックの先生方とも協力した医療体制を敷いています。地域ぐるみで診察させていただくことで、患者さんの予後やQOLが改善すると考えています。
※心不全・弁膜症外来
火曜日・木曜日 循環器内科医長 渡邊直樹が担当しています
お困りの際には、ご来院ください。
※心不全でお示しした表は、「地域におけるかかりつけ医等を中心とした心不全の診療体制構築のための研究」班が
作成されたものを、許可を得て引用しています。(URL https://plaza.umin.ac.jp/isobegroup/about/)






















